Como suele pasar con otras disciplinas médicas, solo acudimos al especialista en Dermatología cuando detectamos algo en nuestra piel que realmente nos preocupa, pero hay muchas razones para visitar a nuestro dermatólogo.
Es cierto que cualquier sospecha de un cáncer de piel es la más importante, pero hay otras patologías que también requieren su atención. Y, por supuesto, tanto si presentamos lesiones sospechosas o lunares de riesgo, como si padecemos alguna dolencia crónica, lo más aconsejable es acudir a revisiones periódicas.
Revisión de lunares y manchas para evitar el cáncer de piel
Desde el servicio de Dermatología del Hospital de Día Quirónsalud Talavera, son claros al respecto, y aconsejan acudir al menos una vez al año al especialista, para valorar el estado y los posibles cambios en las verrugas, lunares
y manchas del paciente.
La doctora Carmen Galera Martín, especialista en el centro talaverano, insiste en que ante la aparición de un nuevo lunar, o cambios en los que ya tenemos, hay que acudir cuanto antes al dermatólogo. Y nos explica: «Es necesario conocer la regla del ABCDE, es decir, fijarnos en si se ha producido algún cambio en relación con la asimetría, bordes irregulares, coloración, diámetro superior a 6 milímetros o que haya evolucionado o cambiado«
La doctora Eugenia Cutillas, jefa de Dermatología de Quirónsalud Murcia, alerta del aumento que en los últimos años ha tenido el cáncer de piel, llegando a triplicar su incidencia desde la década de los noventa.
Los tres tipos de tumores más frecuentes en la piel, ordenados por incidencia, explica la doctora, son el carcinoma basocelular, el carcinoma espinocelular, que es el cáncer de piel que más fallecimientos provoca, y el melanoma. Es cierto que la mortalidad que causa el melanoma es mayor en cuanto aparece, pero el carcinoma espinocelular es un tipo de tumor más habitual.
Acné, mucho más que una cuestión estética
La causa del acné es la obstrucción del folículo pilosebáceo que se inflama. Hablamos de una patología de la piel muy frecuente, que afecta a la cara, pero también a la espalda y al pecho. Alrededor del 80% de las personas pueden padecer acné vulgar en un momento u otro, sobre todo en la adolescencia, aunque también puede aparecer en la menopausia. El 20% de los casos son severos y pueden dejar cicatrices.
Más allá de la mejora de nuestros hábitos, cuidando el sueño y la alimentación, para los casos graves existen diversas formas de tratar las cicatrices de acné, una vez hecha la correspondiente valoración clínica. Según las necesidades del paciente y el tipo de cicatriz, se puede aplicar técnicas como el peeling químico, los rellenos dérmicos, el microneeling, los tratamientos tópicos, entre otros.
Otra opción para eliminar las marcas de acné es el láser, como nos explica la doctora Cutillas. En su opinión, es “el tratamiento que mejores resultados ofrece en el manejo de cicatrices”, siendo “el láser fraccionado ablativo el tratamiento de referencia por su eficacia”. Aunque se utilizan diferentes tipos de láser para conseguir diversos beneficios. Se ha demostrado que el tratamiento precoz de lesiones funciona mejor que con lesiones antiguas pero, en todo caso, hay que tener en cuenta, añade la especialista, que resulta imposible eliminar por completo, aunque sí se pueden atenuar.
¿Qué causa la psoriasis?
La psoriasis es una enfermedad de la piel de origen autoinmune, es decir, causada por algún trastorno en el sistema inmunitario. Como expone el doctor Antoni Campoy, Jefe del servicio de Dermatología del Hospital Universitari General de Catalunya, debido a la respuesta inmunitaria se “acelera el proceso de renovación celular de la epidermis y hace que las células suban demasiado rápido a la superficie de la piel”.
Los síntomas de la psoriasis son lesiones cutáneas que pueden ir acompañadas de otras enfermedades. La principal lesión provocada por esta afección crónica son placas escamosas de color rojo, que generalmente aparecen en rodillas, codos, tronco y cuero cabelludo. En España afecta a alrededor del 2,3% de la población.
Según la OMS la psoriasis es una «enfermedad crónica, no contagiosa, dolorosa, desfigurante e incapacitante para la que no hay cura«. Pero sí se puede tratar. En casos leves, explica el doctor, mediante “un tratamiento tópico con corticoides asociados a derivados de la vitamina D”. En casos graves hay que recurrir a un tratamiento sistémico con fármacos inmunosupresores o biológicos. La fototerapia, o simplemente la exposición al sol, también tienen un efecto positivo en la piel del paciente.
Dermatitis más habituales
La dermatitis con una mayor incidencia, junto con la dermatitis por contacto, son la dermatitis atópica y la dermatitis seborreica. La dermatitis por contacto, como su nombre indica, se produce por el contacto directo con alguna sustancia, que causa un sarpullido o una reacción alérgica.
La dermatitis atópica, como nos explica la doctora Montse Salleras, jefa de Servicio de Dermatología del Hospital Universitari Sagrat Cor, puede cursar simplemente con piel seca, pero también con picores, erupciones en forma de placas rojas o descamación. Habitualmente se asocia a niños, pero puede sufrirlo cualquiera. Es una afección crónica, y los brotes pueden desaparecer y volver. Puede llegar a afectar a en torno un 10% de los niños y un 2-10% de los adultos.
En la prevención de la dermatitis atópica es importante vigilar los productos de higiene y cremas que utilizamos. Otros factores que pueden influir son el tipo de tejido de la ropa, o incluso el estrés. En todo caso, el consejo de la doctora Salleras es visitar a un especialista si la enfermedad no mejora.
La dermatitis seborreica es una afección de la piel bastante común, afecta en torno al 2-5% de los adultos, que se manifiesta con placas rojizas y escamosas en la cara, normalmente cerca de la nariz o en la zona de las cejas. También puede aparecer en el cuero cabelludo, cursando como simple caspa o de forma más grave, también con placas.
Afecta también a bebés, siendo conocida, en ese caso, como costra láctea. No se conocen las causas que provocan la dermatitis seborreica. Para tratarla, se combinan hábitos de vida saludables con medicamentos como emolientes o corticoides aplicados en la zona afectada.
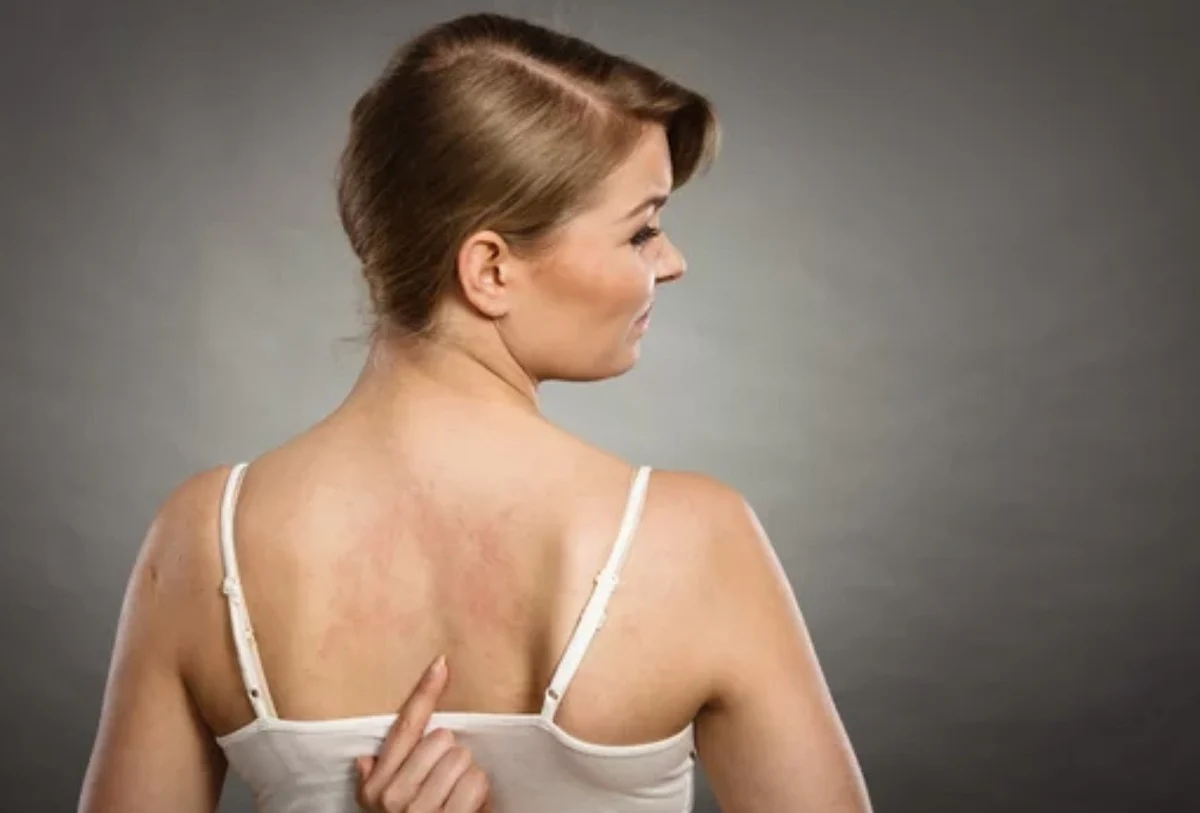
Urticaria, manchas y picores
La urticaria se caracteriza por la aparición de unas manchas, que también se denominan ronchas o habones, de bordes definidos y que cursan con mucho picor. Se denomina angioedema si aparece en mucosas o zonas blandas, como labios, lengua o genitales. En muchos casos está presente tanto la urticaria como el angioedema.
Si la urticaria dura menos de seis semanas, se considera urticaria aguda, y si dura más crónica. En ambos casos, las alteraciones de la piel responden a la liberación de histamina. Por eso, el tratamiento más habitual son los fármacos antihistamínicos. En el caso de la urticaria aguda, en ocasiones el alergólogo consigue determinar una causa concreta, como un alimento o un fármaco; en ese caso bastaría con evitar lo que ocasiona el problema. Sea un tipo de urticaria u otro, el 20% de la población padecerá urticaria al menos una vez.
Capítulo aparte merece la urticaria crónica espontánea, como su nombre indica crónica y de origen desconocido. Según afirman las doctoras Lourdes Arochena González y Mar Fernández Nieto, especialistas en Alergología del Hospital Universitario Fundación Jiménez Díaz, «se calcula que en España hay unas 400.000 personas con esta enfermedad, en su mayoría mujeres de entre 30 y 50 años«.
Como en otras urticarias, esta enfermedad cursa con habones, acompañados de picor intenso, con brotes breves, pero que aparecen de forma consecutiva por un periodo de seis o más semanas. En la mitad de los casos aparece angioedema.